СБОР ДАННЫХ
Систематический поиск исследований производился в базах данных MEDLINE и EMBASE (за период с 1996 по 2001 г.) с использованием ключевых слов «лечение рубцов», «хирургическое вмешательство», «покрытие силиконовым гелем», «инъекции стероидов в область рубца», «лучевая терапия» («радиотерапия»), «криотерапия», «терапия давлением» и «лазерная терапия». Дополнительно проводился поиск литературы по оценке клинического состояния рубцов, и выявлялись все обзорные статьи, посвященные вопросам лечения гипертрофических рубцов и келоидов. Также был проведен вторичный ручной поиск по ссылкам в обнаруженных статьях. Авторы настоящей публикации предоставили дополнительные обзорные статьи, результаты клинических исследований и недавно полученные неопубликованные данные, которые могли содержать дополнительные ссылки на литературные источники на английском и др. языках. Достоверность данных об эффективности методов лечения рубцов оценивали с использованием «иерархической шкалы убедительности доказательств». Первый вариант рукописи рецензировался председателем и членами экспертной группы на нескольких телеконференциях и по электронной почте.
КЛАССИФИКАЦИЯ РУБЦОВ
Классификация рубцов должна быть максимально приближена к потребностям клинической практики.
Типы рубцов и их характеристики:
- Зрелый рубец — Плотный плоский светлый рубец.
- Незрелый рубец — Рубец ярко-красного цвета, иногда болезненный или зудящий, слегка приподнимающийся над поверхностью кожи в процессе созревания. Многие из незрелых рубцов со временем станут плоскими и приобретут окраску, близкую к цвету окружающей кожи, хотя могут быть несколько светлее или темнее.
- Линейный гипертрофический рубец (образовавшийся после травмы или операционного разреза) — Красный, приподнимающийся над поверхностью кожи, иногда зудящий, не выходит за исходные границы операционного разреза. Обычно такие рубцы развиваются через несколько недель после операции, могут быстро увеличиваться в размерах в течение 3-5 месяцев, а потом после статической фазы начинают регрессировать. В стадии созревания приобретают вид приподнятого над поверхностью кожи жгута различной ширины. Процесс созревания может занимать до 2 лет.
- Распространенный гипертрофический рубец (образовавшийся после ожога) — Распространенный, приподнимающийся над поверхностью кожи, иногда зудящий рубец красного цвета, не выходящий за границы площади ожога.
- Небольшой келоид — Возвышающийся над поверхностью кожи зудящий рубец, распространяющийся на здоровые окружающие ткани. Развивается обычно в течение года после травмы и сам по себе не подвергается обратному развитию. После хирургического иссечения часто рецидивирует. Возможно, имеется генетическая предрасположенность к развитию келоидов. Типичная локализация — ушные раковины.
- Большой келоид — Крупный рубец, возвышающийся более чем на 0,5 см над поверхностью кожи, иногда болезненный или зудящий, распространяющийся на здоровую ткань. Часто образуется после небольших травм, может расти годами.
ОСНОВНЫЕ ПОЛОЖЕНИЯ
- Наиболее обоснованным подходом к терапии гипертрофических и келоидных рубцов является своевременная профилактика патологического рубцевания. Гораздо эффективнее предотвратить появление грубых рубцов, чем лечить уже существующие. Переход от профилактики к лечению происходит на этапе, когда диагностируется гипертрофический или келоидный (но не незрелый!) рубец.
- Оценка эффективности различных методов лечения патологических рубцов и данных проведенных клинических исследований вызывает определенные сложности, поскольку до сих пор не существует единого подхода в методиках оценки результатов терапии.
- Существует только два метода лечения рубцов, эффективность которых подтверждена в контролируемых рандомизированных исследованиях: использование силиконового геля/покрытия и инъекции кортикостероидов в область рубца.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Хирургическое иссечение гипертрофических рубцов и келоидов широко используется в клинической практике в комбинации с инъекциями стероидов или силиконовым гелем. Изолированное иссечение келоидов без дополнительной терапии имеет высокую частоту рецидивов (45-100%). Применение инъекций стероидов после хирургического лечения позволяет снизить частоту рецидивов до уровня менее 50%, а сочетание лучевой терапии и оперативного вмешательства сопровождается рецидивами только в 10%. Однако последний вариант используется обычно только в тех случаях, когда другие методы оказались неэффективны. Гипертрофические рубцы, образовавшиеся вследствие чрезмерного растяжения тканей или осложненного заживления раны (например, инфицированная рана) могут быть успешно излечены путем иссечения и последующего использования силиконового геля. Если рубец образовался вследствие растяжения, требуется восстановительное лечение. Авторы согласились с тем, что наиболее эффективным является ушивание рубцов внутрикожными швами в течение как минимум 6 недель, а в анатомических областях, где ткани постоянно подвержены растяжению, — до 6 месяцев. Благоприятный косметический эффект и отсутствие функциональных нарушений (двигательной активности) при лечении ожоговых рубцов с контрактурой дает использование таких технологий, как W и Z-образная пластика, однако они не применимы в случае незрелых гипертрофических рубцов.
ИНЪЕКЦИИ КОРТИКОСТЕРОИДОВ
Несмотря на то, что рандомизированных проспективных исследований применения стероидов для лечения рубцов относительно немного, существует единое мнение экспертов по поводу эффективности данного метода лечения. Инъекции триамцинолона рассматриваются как терапия первой линии для лечения келоидов и в качестве второй линии — для лечения гипертрофических рубцов при неэффективности других методов. Несмотря на использование стероидов для лечения рубцов с середины 1960-х гг., механизмы их действия на рубцовую ткань до конца не изучены. Частота успешного лечения составляет от 50 до 100%, частота рецидивов — от 9 до 50%. Результаты лечения лучше, если комбинировать стероиды с другими методами, например, с хирургическим вмешательством или криотерапией. Инъекции кортикостероидов в область рубца болезненны. Даже в стандартно рекомендуемых дозах (40 мг/мл раствора триамцинолона) примерно у 65% пациентов развиваются побочные эффекты, такие как атрофия кожи, депигментация, телеангиоэктазии. Есть данные о местном применении кремов, содержащих стероиды, с разной частотой благоприятного эффекта, однако их абсорбция через интактный эпителий в глубокие слои дермы ограничена. Проспективное рандомизированное исследование показало, что местное применение стероидов не тормозит образование рубцов после ожогов.
ИСПОЛЬЗОВАНИЕ СИЛИКОНОВОГО ГЕЛЯ
С начала 1980-х гг. повязки с силиконовым гелем широко используются для лечения гипертрофических рубцов и келоидов. Сначала отношение к этому виду лечения было скептическим, однако сегодня существуют убедительные доказательства его эффективности. Использование силиконового геля стало стандартной процедурой в практике пластического хирурга. Результаты 8 рандомизированных контролируемых исследований и мета-анализ 27 испытаний подтвердили, что силиконовый гель является безопасным и эффективным средством терапии гипертрофических рубцов и келоидов. При этом не была подтверждена эффективность окклюзионных повязок с полиэтиленовой пленкой и повязок с полиуретановой пленкой, обеспечивающих частичную окклюзию. Данные об эффективности других, не содержащих силикона материалов, весьма противоречивы. Использование силиконового геля рекомендовано в первую очередь у детей и пациентов, которые плохо переносят болезненные процедуры. Наиболее убедительные исследования были выполнены с чистым силиконовым гелем. В связи с этим требует уточнения вопрос, насколько корректной является экстраполяция полученных результатов на другие содержащие силикон материалы, не обладающие адгезивными свойствами.
ТЕРАПИЯ ДАВЛЕНИЕМ НА ОБЛАСТЬ РУБЦА
Терапия давлением используется для лечения гипертрофических рубцов и келоидов с 1970-х гг. и до сих пор во многих учреждениях рассматривается в качестве средства первой линии. Для достижения максимального эффекта рекомендуется поддерживать в месте поражения уровень давления 24-30 мм рт. ст. в течение 6-12 месяцев, хотя данную рекомендацию следует считать эмпирической. Есть противоречивые данные по изменению степени соблюдения медицинских рекомендаций с течением времени. Комплаентность в данном случае является ключевым фактором, поскольку есть все основания считать, что эффективность напрямую зависит от длительности лечения. Противоречивы данные по скорости созревания рубцов и вероятности достижения благоприятного косметического эффекта. Так, например, в проспективном рандомизированном исследовании, включающем 122 пациента, перенесших ожоги, давящие повязки не способствовали созреванию рубцов и не снижали длительность пребывания в стационаре.
ЛУЧЕВАЯ ТЕРАПИЯ
Лучевая терапия (радиотерапия) для лечения гипертрофических рубцов и келоидов используется как монотерапия или в комбинации с хирургическим вмешательством. Тем не менее, заключения о целесообразности ее применения противоречивы из-за сообщений о ее способности стимулировать канцерогенез. Реакция на лучевую терапию без дополнительных методов лечения наблюдается у 10-94% пациентов, частота рецидивирования келоидов – 50-100%. Такая высокая частота рецидивов понятна, учитывая резистентность рубцов к другим методам лечения. Наилучшие результаты были получены при использовании доз излучения 1500-2000 рад в течение 5 или 6 сеансов в раннем послеоперационном периоде. По разным данным, частота объективного ответа при применении лучевой терапии после хирургического иссечения келоидов составляла от 25 до 100%. Эффективность лучевой терапии трудно оценить объективно, поскольку большинство исследований проводилось ретроспективно, не были четко определены критерии «рецидивирования», авторы использовали различные методики излучения и оценивали эффект в разные сроки наблюдения (от 6 до 24 месяцев). Не было проспективных рандомизированных исследований с оценкой отдаленных результатов лечения. Большинство исследователей сходится на том, что лучевая терапия может применяться только у взрослых пациентов, резистентных к другим способам лечения. Тем не менее, лучевая терапия при условии информированного согласия пациента на проведение лечения и обеспечения адекватной защиты здоровых органов и тканей, остается клинически значимым способом лечения особенно для тяжелых случаев келоидов.
ЛАЗЕРНАЯ ТЕРАПИЯ
Лазерная терапия используется для неспецифической деструкции тканей с целью снижения вероятности патологического рубцевания, однако она в существенной степени была дискредитирована после публикации неоднозначных результатов большого продолжительного исследования эффективности лечения СО2 и аргоновым лазером. СО2 лазеры вначале показали обнадеживающие результаты в иссечении келоидов, но позднее не подтвердилась их способность угнетать рост и рецидивирование келоидов. Сейчас используется два новых типа СО2 лазеров. Небольшие неконтролируемые исследования с отсутствием длительного наблюдения позволили предположить, что высокоэнергетические короткоимпульсные СО2 лазеры и сканирующие непрерывно-волновые СО2 лазеры эффективны в послеоперационном лечении гипертрофических и келоидных рубцов, образовавшихся вследствие травм, угрей и высыпаний при ветряной оспе. Сканирующие СО2 лазеры использовали для лечения послеожоговых рубцов, но не удалось продемонстрировать их благоприятного влияния на исход. Все эти результаты первичных исследований не были подтверждены в дальнейшем, и в настоящий момент СО2 лазеры не рекомендуются для лечения келоидов из-за высокой частоты рецидивов в отдаленные сроки. Аргоновые лазеры впервые использовали в 1970-х гг. для лечения келоидов, но в исследованиях не было показано улучшения клинических исходов. Они производят больше неспецифического термального повреждения тканей по сравнению с СО2 лазерами, и при их применении высока частота рецидивирования келоидов. Более современные лазеры на определенной длине волны (лазеры на иттриум-алюминиевом гранате и импульсные лазеры на красителе) используют для селективной абляции кровеносных сосудов. Частота ответа на лечение составляет от 36 до 47%. В недавно проведенном исследовании, включавшем 17 пациентов с келоидами, в 60% случаев наблюдали уплощение рубцов после первого сеанса. У пациентов не наблюдали рецидивов в течение всего периода наблюдения, который длился от 18 месяцев до 5 лет. Оставшимся 7 пациентам потребовались дополнительные сеансы лазеротерапии и инъекции стероидов, чтобы добиться полного уплощения рубцов. Рецидивы наблюдали у 3 пациентов, все они отреагировали на последующую лазеротерапию. Еще одно исследование, включавшее 36 пациентов, показало, что импульсный лазер на эрбиум-иттриум-алюминиевом гранате является эффективным и безопасным лечением гипертрофических и вдавленных рубцов. Необходимы дальнейшие исследования по данной проблеме с достаточным по времени периодом наблюдения. Другой вид лазера (лазер на красителе с подкачкой от импульсной лампы) продемонстрировал многообещающие результаты в лечении гипертрофических и атрофических рубцов, устраняя эритему и способствуя уплощению. Интенсивные импульсные источники света обычно рассматриваются как аналоги импульсных лазеров на красителях. Улучшение внешнего вида гипертрофических рубцов и келоидов отмечалось у 57-83% пациентов, а при комбинации лазеротерапии с инъекциями стероидов приводило к дальнейшему улучшению. В пилотном исследовании было показано, что лазеротерапия в сочетании инъекциями стероидов в область рубца эффективна для терапии ранее резистентных к лечению келоидных рубцов. Недавно проведенное исследование, включавшее 106 пациентов (171 рубец разной локализации) показало, что лазеротерапия способствует быстрому исчезновению эритемы и уменьшению плотности рубцов, а применение лазера на красителе с подкачкой от импульсной лампы, начатое в течение 2 недель после хирургического вмешательства, предотвращает патологическое рубцевание. Однако другое рандомизированное слепое исследование пациентов с гипетрофическими рубцами не продемонстрировало положительной динамики после лазеротерапии. Недостаток контролируемых исследований с оценкой отдаленных результатов лечения не позволяет точно определить место лазерной терапии в лечении рубцов, необходимы дальнейшие научные исследования. Как бы то ни было, многие дерматологи и в том числе некоторые авторы настоящей публикации наблюдали ускоренное рассасывание гиперемированных гипертрофических рубцов под воздействием лазера и, вероятно, связанное с ним улучшение конечных результатов лечения.
КРИОТЕРАПИЯ
Изолированное использование 2-х и более сеансов криотерапии приводит к уплощению келоидов у 51- 74% пациентов. Продемонстрирована эффективность данной методики для лечения рубцов образовавшихся на месте угрей. Ограничения в использовании криотерапии связаны с длительным (до нескольких недель) заживлением раны и часто развивающейся гипопигментации в месте воздействия. Возможны также другие побочные эффекты: гиперпигментация, атрофия кожи средней степени тяжести, болезненность. В результате, криотерапия обычно используется для лечения очень маленьких по размеру рубцов.
АДГЕЗИВНОЕ МИКРОПОРИСТОЕ БУМАЖНОЕ ПОКРЫТИЕ
Авторы пришли к выводу о целесообразности использования адгезивного бумажного покрытия на свежих хирургических ранах в течение нескольких недель после операции. Механизм действия этого способа лечения остается невыясненным, возможно, он частично связан с механическим воздействием (как при использовании давящей повязки) или окклюзией (как при использовании силиконового геля). Однако эффективность бумажного покрытия подтверждена только двумя неконтролируемыми исследованиями. Авторы также полагают, что данный вид терапии менее эффективен, чем другие доступные технологии, в частности, силиконовый гель, но может быть использован для профилактики патологического рубцевания у пациентов из групп низкого риска или до применения силиконового геля на свежую послеоперационную рану. Обладающее эластичностью покрытие может оказаться полезным для рубцов, расположенных в области суставах.
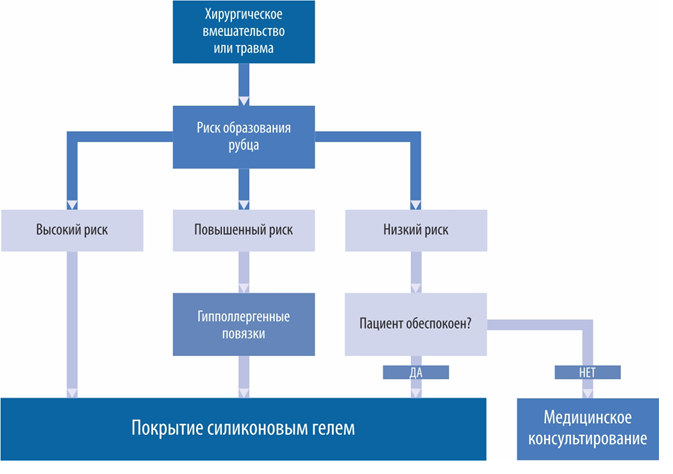
ПРОФИЛАКТИКА РАЗВИТИЯ РУБЦОВ ПОСЛЕ ТРАВМЫ И ОПЕРАЦИИ
ДРУГИЕ ВИДЫ ЛЕЧЕНИЯ
Существуют также отдельные сообщения о применении других методов лечения рубцов, однако их количество не достаточно для объективной оценки их потенциальной эффективности и безопасности. Такого рода способы можно разделить на три группы.
- Методы лечения, эффективность которых не подтверждена данными рандомизированных исследований (или имеющие сообщения о неэффективности их применения в некоторых работах):
– Местное применение витамина Е – Гель, содержащий экстракт лука – Аллантоин-сульфомукополисахаридный гель
– Кремы с растительными экстрактами (Bulbine frutescens, Centella asiatica) - Методы с доказанной эффективностью, но высокой частотой побочных эффектов:
– Применение ретиноиевой кислоты
– Использование колхицина
– Системное назначение антигистаминных препаратов - Новые методы лечения, не имеющие длительного практического использования:
– Использование искусственно синтезированной кожи
– Применение циклоспорина
– Инъекции верапамила в область поражения
Используются также физиотерапевтические методы: гидротерапия, массаж, УЗ-терапия, статическое электричество и импульсная электростимуляция. Гидротерапия под давлением широко используется в некоторых европейских странах для лечения гипертрофических ожоговых рубцов. Аналогично, различными медицинскими специалистами часто применяется массаж. Однако для вынесения заключения об эффективности этих методов лечения необходимы исследования с оценкой отдаленных результатов.
МЕТОДЫ ЛЕЧЕНИЯ, КОТОРЫЕ НАХОДЯТСЯ НА СТАДИИ ИЗУЧЕНИЯ
Три способа лечения сегодня находятся на стадии изучения:
- интерфероны (альфа, бета и гамма);
- инъекции 5-фторурацила в место поражения;
- инъекции блеомицина.
Было показано, что интерферон α и γ увеличивают распад коллагена. Tredget et al. обнаружили, что инъекции интерферона α 2b 3 раза в неделю приводят к существенному улучшению состояния исследуемых гипертрофических рубцов по сравнению с контролем, а также снижению уровня сывороточного трансформирующего фактора роста — β, что наблюдалось и по завершении лечения. Рецидив келоидов наблюдается значительно реже после инъекций интерферона по сравнению с триамцинолоном (18,7% против 58,5%). Однако инъекции болезненны и могут потребовать местной анестезии. Введение 5-фторурацила в место поражения успешно использовалось для лечения гипертрофических рубцов и келоидов как в виде монотерапии, так и в комбинации с инъекциями стероидов. Применявшие 5-фторурацил врачи исполнены энтузиазма. Основание для его применения существует, к тому же отмечается небольшое количество побочных эффектов. Возможно, после дальнейшего тщательного изучения, 5-фторурацил будет рекомендован к более широкому применению как альтернатива инъекциям стероидов в плохо поддающихся лечению случаях. Инъекции блеомицина продемонстрировали эффективность в лечении гипертрофических рубцов, возникающих на месте оперативных вмешательств и травм. Пациенты с резистентными к терапии стероидами рубцами хорошо реагировали на инъекции 0,1% блеомицина каждые 3-4 недели. Недавно проведенное пилотное исследование, включавшее 13 пациентов, продемонстрировало полное (6 пациентов) или существенное (более 90%, 6 пациентов) уплощение гипертрофических и келоидных рубцов после введения блеомицина 1,5 МЕ/мл методом множественных точечных инъекций. Хотя публикаций по этой проблеме недостаточно, в некоторых европейских странах есть убедительный практический опыт использования блеомицина в клинике. Существует примерно одинаковое объяснение эффекта блеоми цина и 5-фторурацила, которое и служит обоснованием их применения. Необходимо сравнительное исследование этих двух средств химиотерапии со стероидами. Не было сообщений о развитии побочных эффектов при применении блеомицина при лечении рубцов; при использовании препарата для лечения бородавок отмечались случаи выпадения ногтей и развитие синдрома Рейно. Некоторые авторы настоящей публикации имеют обнадеживающий опыт использования инъекций блеомицина и 5-фторурацила в область рубца. Несмотря на убедительное теоретическое обоснование, необходимы проспективные исследования с адекватным периодом наблюдения, прежде чем можно было считать эти методы стандартными. Дополнительно, существуют результаты экспериментов на животных, которые позволяют предположить, что определенную роль в образовании рубцов играет модуляторы трансформирующего фактора роста. Трансформирующий фактор роста-β участвует в формировании легочного фиброза, гломерулонефрита и рубцов на коже. Существует 3 его изоформы, и, по-видимому, их соотношение является ключевым фактором для оптимизации прогноза рубцевания. Кроме блокирования трансформирующего фактора роста-β антителами, исследователи предложили блокировать его активацию через маннозо-6-фосфатные рецепторы и добавление изоформы трансформирующего β 3-фактора. Эти подходы также доказали свою эффективность в экспериментах на животных; планируется проведение исследований с участием добровольцев. Другим направлением исследований является изучение возможности влиять на синтез коллагена. Пеницилламин и другие неспецифические агенты использовали как ингибиторы роста коллагена, однако их применение оказалось неприемлем из-за их высокой токсичности. В последние годы некоторые компании пытались обнаружить специфические малотоксичные ингибиторы синтеза коллагена для местного применения. Исследования на животных дали обнадеживающие результаты. В целом, фармацевтическа промышленность предпринимает усиленные попытки разработать более совершенные средства для лечения рубцов. Есть основания предполагать, что они войдут в клиническую практику уже в ближайшие 5 лет.
РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ ПАЦИЕНТОВ С РУБЦАМИ
Рекомендации сформулированы на основе представленного выше обзора данных по эффективности различных методов профилактики и лечения патологических рубцов с учетом практического опыта экспертов.
- Необходимо предпринимать своевременные мероприятия, направленные на предотвращение образования гипертрофических рубцов и келоидов после хирургического вмешательства и травмы.
- Наибольшее значение имеют качественная хирургическая практика и эффективная профилактика послеоперационного инфицирования раны.
- Особое внимание следует уделять пациентам групп высокого риска: имеющим патологические рубцы в анамнезе или перенесшим вмешательство, характеризующееся высокой частотой патологического рубцевания (например, на молочных железах, в области грудной клетки). Не существует объективных данных о существовании связи между прогнозом рубцевания и конкретным фактором риска.
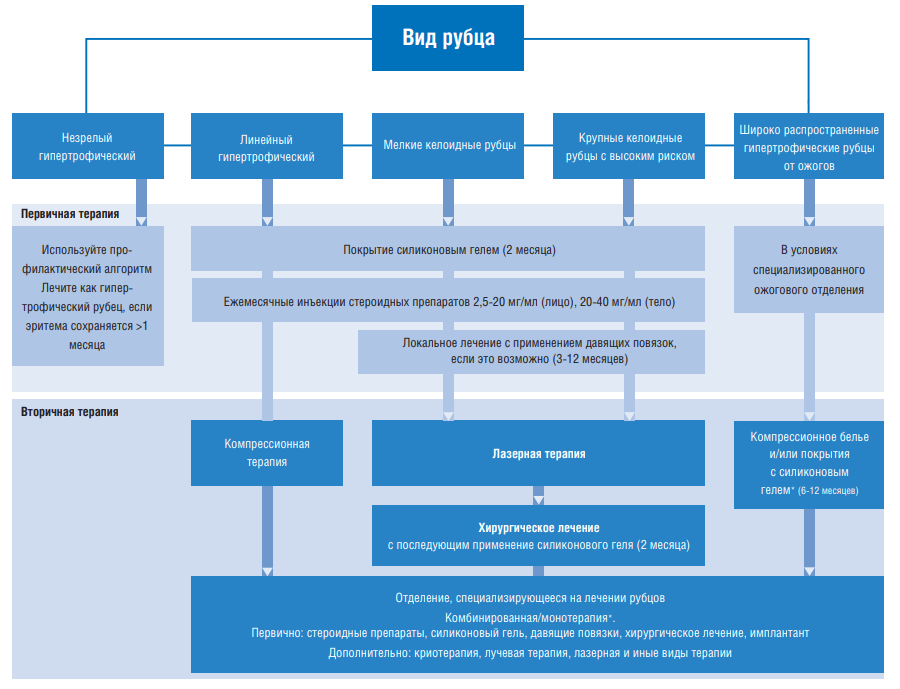
АЛГОРИТМ ВЕДЕНИЯ ПАЦИЕНТОВ С ПОТОЛОГИЧЕСКИМИ РУБЦАМИ
Рекомендации по профилактике патологического рубцевания заключаются в следующих основных положениях:
- Использование адгезивного микропористого бумажного покрытия в течение нескольких недель после операции. Данная процедура является стандартной для большинства авторов настоящей публикации. Несмотря на то, что не проводилось проспективных контролируемых исследований, подтверждающих эффективность такой методики, авторы пришли к единому мнению об ее целесообразности.
- Применение силиконового геля в качестве средства первой линии. Начинать использовать силиконовый гель следует как можно раньше, сразу после полного закрытия раны, и продолжать терапию минимум в течение 1 месяца. Силиконовый гель следует наносить на поврежденный участок ежедневно, по возможности, 2 раза в день.
- Проведение инъекций стероидов в область рубца — терапия второй линии в тяжелых случаях. Целесообразность применения альтернативных средств терапии подтверждена только единичными исследованиями. Пациенты с низким риском патологического рубцевания должны соблюдать стандартные гигиенические требования. В случае необходимости их необходимо проконсультировать по вопросам развития рубцов, если эта проблема их беспокоит.
Лечение пациентов с гипертрофическими и келоидными рубцами.
Подбор адекватного метода лечения сформировавшихся рубцов проводится с учетом их типа и имеющегося у пациента анамнеза. Тип рубца является отправным моментом для определения тактики предстоящего лечения. Сбор анамнеза позволяет получить ценную информацию о степени риска патологического рубцевания, о ранее проводимом лечении, потенциальной комплаентности пациента. Выраженность эритемы считается важным прогностическим признаком для определения характера развития рубца и его реакции на лечение.
СОПУТСТВУЮЩИЕ СИМПТОМЫ
С процессом рубцевания нередко связаны такие симптомы, как боль и зуд. Имеются единичные подтверждения эффективности некоторых способов облегчения зуда. С этой целью возможно применение импульсного лазера на красителе, хотя на этой стадии предпочтительнее использовать технологии с меньшей стоимостью достижения эффекта (соотношение «стоимость/эффективность»). Было показано, что применение увлажняющих средств, силиконового геля, антигистаминных препаратов для системного использования, антидепрессантов, а также местное применение кортикостероидов, массаж, гидротерапия облегчают состояние пациентов, уменьшая выраженность зуда. Однако, следует учитывать возможность наличия гиперчувствительности к увлажняющим средствам, в частности, содержащим ланолин.
Незрелый гипертрофический рубец (красного цвета)
На практике достаточно часто бывает затруднительно определить, рассосется такой рубец или превратится в гипертрофический. По опыту авторов, следует придерживаться тактики, описанной в разделе «Профилактика». Если эритема не исчезает в течение 1 месяца, риск развития гипертрофического рубца увеличивается; в этом случае рекомендуется использовать методы, описанные в разделе «линейный или распространенный гипертрофический рубец.
Линейный гипертрофический рубец, образовавшийся после хирургического вмешательства или травмы (красный, приподнятый над поверхностью кожи)
В качестве средства первой линии следует использовать покрытие силиконовым гелем, о чем свидетельствуют результаты рандомизированных контролируемых исследований. Если рубец резистентный, не отвечает на терапию силиконовым гелем или очень тяжелый, зудящий — показано дальнейшее лечение инъекциями кортикостероидов. Можно рассматривать возможность применения других методов лечения, упомянутых ранее в качестве средств сопутствующей терапии в тяжелых случаях. Если в течение 12 месяцев консервативного лечения не достигнут эффект путем применения силиконового геля, давящих повязок и инъекций стероидов, следует рассмотреть возможность хирургического иссечения рубца с последующим профилактическим применением силиконового геля. В тяжелых случаях возможно повторное иссечение рубца с обработкой раны триамциналон ацетонидом, длительным ношением внутрикожных швов и последующими инъекциями кортикостероидов. Некоторые авторы имеют опыт успешного применения специфической длинноволновой лазеротерапии и криотерапии, однако эти методы еще нуждаются в дальнейшем изучении.
Распространенный гипертрофический рубец, образовавшийся вследствие ожога (красный, приподнятый над поверхностью кожи)
Распространенный гипертрофический рубец, образовавшийся после ожога, следует лечить в первую очередь, силиконовым гелем с использованием компрессионного белья, хотя эффективность последнего метода не достаточно доказана. Лечить послеожоговые рубцы сложно, нередко требуется использовать комбинированные методы терапии: индивидуально подобранные давящие повязки, физиотерапия, применение силиконового геля, инъекции кортикостероидов в трудно поддающихся лечению местах, оперативное лечение (Z-образная пластика, иссечение, пересадка кожи, кожный лоскут). Дополнительно используют массаж, гидроколлоидные растворы, антигистаминные средства для облегчения зуда. Вероятно, положительное воздействие может оказать лазерная терапия импульсным лазером на красителях.
НЕБОЛЬШИЕ КЕЛОИДЫ
В результате анализа литературных данных и личного опыта авторы пришли к заключению, что терапией первой линии для небольших келоидов является комбинированное лечение силиконовым гелем и инъекциями кортикостероидов в область рубца. В случае неэффективности данной методики, показано хирургическое иссечение рубца с последующим назначением кортикостероидов (инъекции в область рубца) и применением силиконового геля. В некоторых исследованиях было показано, что положительный эффект может принести местное воздействие давлением (например, клипсы на келоиды в области ушной раковины). Хирургическое иссечение рубцов без тщательного наблюдения и дополнительных методов лечения сопровождается высокой частотой рецидивов. Если во время вмешательства не уделялось должное внимание сохранению нормальной архитектоники ткани, может образоваться еще более выраженная деформация, чем до операции. Предпочтительнее частично иссечь рубец, чем спровоцировать деформацию. Опыт авторов свидетельствует, что успешным бывает иссечение рецидивирующего келоида с последующей пересадкой кожи и проведением немедленно после операции лучевой терапии. При этом следует тщательно взвесить потенциальный риск от воздействия излучения.
БОЛЬШИЕ КЕЛОИДЫ
Большие келоиды представляют собой наиболее сложную клиническую проблему, многие из них резистентны ко всем доступным способам лечения. Прежде чем принимать решение об операции, следует информировать пациента о высокой вероятности рецидива. Для некоторых больных единственно возможным способом лечения является симптоматическая терапия антигистаминными препаратами и соблюдение правил ухода за рубцом. При использовании лучевой терапии следует учитывать вероятность отсутствия положительного эффекта. Новые способы лечения, такие как инъекции блеомицина или 5-фторурацила могут оказаться полезными в будущем, так же как исследования возможности влияния на трансформирующий фактор роста ? и синтез коллагена. Пациенты с крупными келоидами должны лечиться у врачей, проявляющих особый интерес к данной проблеме. Важными составляющими лечения являются постоянное наблюдение за состоянием пациентов и консультирование их по вопросам профилактики патологического рубцевания в дальнейшем.
ЗАКЛЮЧЕНИЕ
Выбор метода лечения патологических рубцов должен основываться на имеющиеся научные доказательства эффективности того или иного метода и учитывать индивидуальные потребности пациентов. Необходимо дальнейшее изучение всех имеющихся способов терапии в рандомизированных контролируемых исследованиях, регулярная подготовка систематических обзоров по данной проблеме с целью совершенствования тактики ведения пациентов с патологическими рубцами.
